Doenças renais
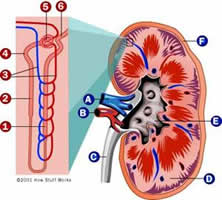
Função do rim: Manter o equilíbrio homeostático no que diz respeito aos fluidos, eletrólitos e solutos orgânicos; controlar a pressão sanguínea.
Glomerulonefrites
O glomérulo é a unidade primária responsável pela filtração renal, prevenindo que certas substâncias entrem neste filtrado. Glomerulonefrite é a infecção do glomérulo.
Causas: choques traumáticos (sepse, perda de sangue, acidente) ou agentes infecciosos.
Sintomas: cefaléia, anorexia, HAS por retenção hídrica, edema generalizado, hematúria, albuminúria, oligúria.
AGUDA OU SÍNDROME NEFRÍTICA:
Inflamação das alças capilares dos glomérulos renais. São de início súbito, duram um tempo curto e precedem ou para a recuperação completa, ou para o desenvolvimento da síndrome nefrótica crônica, ou doença renal de estágio final.
Sintomas: hematúria, hipertensão, perda da função renal.
Causas: infecção estreptocócica, nefropatia e nefrite hereditária.
Tratamento: antibioticoterapia, correção do catabolismo protéico e da HAS.
Objetivos do tratamento dietoterápico: manter o estado nutricional enquanto permite o tempo necessário para a resolução espontânea da doença. Se doença de base presente, tratar.
Não há nenhuma razão para restrição protéica ou potássio, ao menos que se desenvolva uma uremia ou hipercalemia significantes. Quando hipertensão, restringir sódio.
GLOMERULONEFRITE CRÔNICA
Processo inflamatório crônico caracterizado por fibrose gradual dos glomérulos e degeneração dos túbulos acompanhado por insuficiência renal progressiva. Pode-se instalar após repetidas infecções (glomerulonefrites agudas), e desencadear síndrome nefrótica e insuficiência renal.
SÍNDROME NEFRÓTICA:
Grupo heterogêneo de doenças cujas manifestações comuns derivam de uma perda da barreira glomerular a proteínas, que resulta em proteinúria, hipoalbuminemia e conseqüente edema, hipercolesterolemia e anormalidades do metabolismo ósseo.
Sinais: proteinúria maciça (4 a 10g/dia), hipoalbuminemia, hiperlipidemia, HAS, aumento de uréia e creatinina, oligúria e edema.
Tratamento: medicamentoso hipotensor e diurético, controle de peso e restrição hídrica.
Objetivos do tratamento nutricional: corrigir a desnutrição/excesso de peso, fornecer proteína e albumina em quantidade adequada para repor perdas, regular balanço hídrico e de eletrólitos.
Conduta dietoterápica:
Valor energético total (VET): de acordo com as necessidades individuais de cada paciente, normalmente é hipercalórico.
Carboidratos: hiperglicídica, sem concentração de dissacarídeos, pois são a principal fonte de energia. Preferência aos carboidratos complexos, pois estes pacientes têm tendência para hipertrigliceridemia.
Proteínas: estudos atuais demonstram que redução de proteínas até 0,6g/kg/dia pode diminuir a proteinúria, sem afetar adversamente a albumina sérica. Para isso, dieta com ¾ de proteína AVB, e ingestão calórica de 35 a 50kcal/kg/dia para adultos e 100 a 150kcal/kg/dia para crianças.
Lipídios: normo a hipolipídica, de acordo com seus exames sangüíneos, devido a alterações do colesterol e triglicerídeos destes pacientes.
Vitaminas: de acordo com as necessidades individuais de cada paciente.
Minerais: normo a hipossódica, em caso de edema deve ter uma restrição severa do mineral, de 500 a 700mg/dia, rica em potássio, em torno de 6g/dia se não houver quadro de insuficiência renal aguda (se houver, 1,5 a 2g/dia). Ferro aumentado, em virtude da tendência à anemia, devido à hematúria.
Colesterol: hipocolesterolêmica.
Líquidos: de acordo com edema.
ATENÇÃO: estudos atuais demonstram que a restrição severa de sódio da dieta não traz benefícios para todas as pessoas, e aliada a diuréticos, que reduzem quantidade de líquidos do organismo, pode levar à hipotensão, exacerbação da coagulopatia e deterioração da função renal. Portanto, o controle do edema não deve ser completo, a restrição de sódio deve ser de 3g/dia, e o suporte enteral pode ser apropriado.
INSUFICIÊNCIA RENAL AGUDA
Caracterizada por uma súbita redução no ritmo de filtração glomerular e alteração na habilidade do rim para excretar a sua produção diária de resíduos metabólicos. Ocorre tipicamente em rins saudáveis e sua duração varia de poucos dias até várias semanas.
Causas: déficit de perfusão renal (hipovolemia – desidratação, hemorragia, queimadura), lesões parenquimatosas (necrose tubular aguda, glomerulonefrites), tumores, litíase urinára, entre outras.
Sintomas e sinais: retenção hídrica (edema), oligúria, anúria, uréia e creatinina sangüíneas aumentadas.
O curso clínico e a melhora dependem da doença de base. Por toxicidade, grandes chances de melhora completa após a interrupção da droga. Por necrose tubular isquêmica aguda, 70% dos pacientes vão à óbito. Pacientes com uremia, acidose metabólica, desequilíbrio de fluidos e estresse fisiológico (importância da alimentação).
Objetivos do tratamento dietoterápico: manutenção do estado nutricional, minimizar a uremia, manutenção do equilíbrio hidroeletrolítico e proporcionar a melhora da função renal.
Fase aguda (oligúrica): volume urinário < 400ml/dia, balanço hídrico positivo, aumento uremia, potássio, ácido úrico, magnésio = NPT ou NE
Fase de diurese e fase de recuperação: aumento progressivo da diurese, função renal ainda comprometida e incompleta.
Conduta dietoterápica:
Valor energético total (VET): de acordo com as necessidades individuais de cada paciente, normalmente é hipercalórico, 45 a 55kcal/kg/dia.
Carboidratos: hiperglicídica, principal fonte de energia.
Proteínas: hipoprotéica, 0,6 g/kg peso, com o objetivo de reduzir uremia, uma vez que com uma oferta baixa de proteínas, a uréia poderá ser utilizada para a síntese de aminoácidos não essenciais. 60 a 70% de alto valor biológico. Na fase mais estável do quadro, pode-se oferecer uma quantidade normal de proteína.
Lipídios: normal, para completar o VET.
Minerais: hipossódica, 1000 a 3000mg/dia (nos casos mais severos, restrição de 500mg/dia) na fase aguda da doença. É difícil restringir sódio devido às soluções parenterais (medicamentos, vasoconstritores, NPT) = risco de hiponatremia. Potássio 1500 a 3000mg/dia, se hiperpotassemia ou função renal precária restringir para 500mg/dia. Fósforo 15mg/kg/dia. Cálcio suplementar, até 2000mg/dia, zinco 15mg/dia.
Líquidos: de acordo com a oligúria e balanço hídrico. Perdas insensíveis (500ml) + diurese de 24h, se vômitos oferecer mais 10%, se febre oferecer mais 10% para cada grau acima de 38º.C. Oferta insuficiente agrava a dificuldade de excreção, enquanto que a sobrecarga hídrica agrava o edema e a hipertensão.
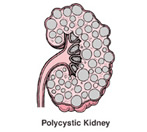
INSUFICIÊNCIA RENAL CRÔNICA
Caracteriza-se por uma perda progressiva das funções renais com diminuição na taxa de filtração glomerular. Progride para o estágio terminal. A velocidade deste processo depende da doença de base.
Pacientes apresentam comprometimento do seu estado nutricional em decorrência não só da inapetência, como também dos distúrbios gerados pela IRC (infecções, sangramentos, expoliações hidroeletrolíticas). Na falência renal há elevada excreção de bicarbonato, o que pode levar à caquexia e distúrbio do metabolismo dos aminoácidos.
Possíveis causas: glomerulonefropatias, nefrite, doenças metabólicas (gota, hipercalcemia, diabetes).
Classificação segundo TFG:
Leve: TFG 50-80ml/min (assintomática)
Moderada: TFG 10-50ml/min (sintomática)
Severa: TFG < 10ml/min (terminal)
Na IRC moderada, normalmente se estabelece o quadro de síndrome urêmica: sede excessiva, náuseas, anemia, oligúria, HAS, anorexia, hálito urêmico, edema, anúria.
Objetivos do tratamento dietoterápico:
-Retardar ao máximo a evolução da doença
-Minimizar os sintomas urêmicos
-Permitir que o paciente chegue em melhores condições possíveis à diálise ou Tx.
Conduta Dietoterápica:
Valor energético total (VET): 35 kcal/kg, se obeso 25 a 30 kcal/kg.
Carboidratos: normoglicídica, 55-60%, evitar concentrações de dissacarídeos, pois paciente tem tendência à hiperglicemia e hipertrigliceridemia.
Proteínas: hipoprotéica, 0,6g/kg, 60-70% de proteína de alto valor biológico.
Lipídios: normolipídica, ênfase em monoinsaturados e polinsaturados, devido à predisposição à dislipidemias.
Colesterol: hipocolesterolêmica, < 200mg/dia.
Vitaminas: de acordo com as necessidades individuais de cada paciente.
Minerais: hipossódica, 1 mEq/kg/dia, se edema ou oligúria diminuir. Se anúria oferecer 250-300mg/dia. Potássio 1 mEq/kg/dia se não houver hiperpotassemia (IRC provoca estado hipercatabólico, com mobilização celular e liberação de potássio na corrente sangüínea). Pacientes poliúricos ou que utilizam diuréticos depletores de potássio podem apresentar hipocalemia. Fósforo < 900mg/dia devido à tendência à hiperfosfatemia, que provocará dificuldade na absorção de cálcio e desmineralização óssea. Cálcio entre 1000 e 2000mg/dia.
Líquidos: urina de 24h + 500ml
Edema x Excesso de Peso (Aspen, 1996) |
|
+ (tornozelo) |
Aproximadamente 1 kg |
++ (joelho) |
Aproximadamente 3-4kg |
+++ (raíz coxa) |
Aproximadamente 5-6kg |
++++ (anasarca) |
Aproximadamente 10-12 kg |
ascite |
Aproximadamente 10 -20kg |
Grau do edema |
Sódio na dieta |
++ / +++ |
Até 3000mg/dia |
+++ / ++++ |
Até 2000 mg/dia |
Diurético e ausência de edema |
Até 3000mg/dia |
Valores de Pressão Arterial Diastólica |
Sódio da dieta |
95 a 110 mmHg |
2000 a 3000 mg/dia |
110 a 130 mmHg |
1000 a 2000 mg/dia |
> 130 mmHg |
< 1000 mg/dia |





























